Doença por vírus Ébola
| Doença por vírus Ébola | |
|---|---|
| Microfotografia de um virião do vírus de ébola. | |
| Sinónimos | Febre hemorrágica Ébola, Ébola |
| Especialidade | Infectologia |
| Sintomas | Febre, garganta inflamada, dores musculares, dores de cabeça, diarreia, hemorragias[1] |
| Complicações | Diminuição da pressão arterial devido à perda de fluidos[2] |
| Início habitual | 2 dias a 3 semanas após exposição[1] |
| Causas | Vírus Ébola transmitido por contacto direto[1] |
| Método de diagnóstico | Presença no sangue do vírus, de ARN do vírus ou de anticorpos para o vírus[1] |
| Condições semelhantes | Malária, cólera, febre tifóide, meningite, outras febres hemorrágicas virais[1] |
| Prevenção | Coordenação de serviços médicos, cuidados no manuseamento de carne de caça[1] |
| Tratamento | Cuidados de apoio[1] |
| Prognóstico | Mortalidade de 25–90%[1] |
| Classificação e recursos externos | |
| CID-10 | A98 |
| CID-9 | 065.8 |
| CID-11 | 1517015847, 792755706 |
| DiseasesDB | 18043 |
| MedlinePlus | 001339 |
| eMedicine | 626 |
| MeSH | D019142 |
A doença por vírus Ébola (DVE),[nota 1] também denominada no Brasil por doença por vírus ebola, é uma doença infeciosa causada pelo vírus Ébola que afeta seres humanos e outros mamíferos. Os sintomas têm início de duas a três semanas após contrair o vírus, manifestando-se inicialmente por febre, garganta inflamada, dores musculares e dores de cabeça. Estes sintomas são seguidos por vómitos, diarreia e exantema, a par de insuficiência hepática e renal. Nesta fase, a pessoa infetada pode apresentar hemorragias internas e externas.[1][3] Em caso de morte, esta geralmente ocorre entre 6 a 16 dias após o início dos sintomas e na maior parte dos casos deve-se à diminuição da pressão arterial resultante da perda de sangue.[2]
O vírus pode ser adquirido através de contacto com o sangue ou outros fluidos biológicos de um ser humano ou animal infetado.[1] A transmissão por via aérea ainda não foi documentada em ambiente natural.[5] Acredita-se que o reservatório natural seja o morcego-da-fruta, o qual é capaz de propagar o vírus sem ser afetado. Os humanos são infetados pelo contacto direto com os morcegos ou com animais que foram infetados pelos morcegos. Uma vez estabelecida a infeção humana, a doença pode-se também disseminar entre determinada população. Os sobreviventes do sexo masculino continuam a ser capazes de transmitir a doença através do sémen durante cerca de dois meses. Para o diagnóstico de DVE, são primeiro excluídas doenças com sintomas semelhantes, como a malária, cólera ou outras febres hemorrágicas virais. Para confirmar o diagnóstico são examinadas amostras de sangue para a presença de anticorpos virais, ARN viral ou do próprio vírus.[1]
O controlo de um surto exige a coordenação entre vários serviços médicos, a par de um determinado nível de envolvimento da comunidade. Entre os serviços médicos necessários estão a rápida deteção e diagnóstico de pessoas de risco, rápido acesso a serviços de laboratório adequados, tratamento adequado dos infetados e gestão adequada dos mortos através de cremação ou enterro.[1][6] A prevenção passa por diminuir o risco de propagação da doença entre animais infetados e seres humanos.[1] Isto pode ser feito através do uso de vestuário de proteção ao manusear carcaças de animais suspeitas ou garantindo que toda a carne é plenamente cozinhada antes de ser consumida.[1] Durante o contacto com pessoas com a doença, deve também ser usado vestuário de proteção adequado e as mãos devem ser frequentemente lavadas.[1] As amostras de tecidos e fluidos corporais de pessoas infetadas devem ser manuseadas com especial precaução.[1]
Não está ainda disponível qualquer tratamento específico para a doença.[1] Os cuidados de apoio envolvem a terapia de reidratação oral (administração de água ligeiramente doce e salgada) ou terapia intravenosa,[1] sendo capazes de melhorar o prognóstico da doença.[1] A doença apresenta elevado risco de morte, matando entre 25% e 90% das pessoas infetadas, com média de 50%.[1] A DVE foi identificada pela primeira vez numa região do Sudão e no Zaire, atual República Democrática do Congo. A doença geralmente ocorre em surtos em regiões tropicais da África subsariana.[1] Entre 1976, ano em que foi pela primeira vez identificada, e 2013, a Organização Mundial de Saúde reportou um total de 1716 casos.[1][7] O maior surto verificado até hoje foi o surto de ébola na África Ocidental de 2014, que atualmente afeta a Guiné-Conacri, a Serra Leoa e a Libéria.[8][9] Estão em curso medidas para desenvolver uma vacina, embora ainda não exista nenhuma.[1] Em 2017, cientistas da Universidade de Queensland, na Austrália, desenvolveram um tratamento eficaz, rápido e económico para o vírus Ébola usando anticorpos de cavalos.[10][11][12]
Sinais e sintomas[editar | editar código-fonte]

Os sinais e sintomas do ébola geralmente têm início de forma súbita ao longo de um estágio inicial semelhante à gripe e caracterizado por fadiga, febre, dor de cabeça e dores nas articulações, musculares e abdominais.[14][15] Vómitos, diarreia e anorexia são também sintomas comuns. Entre os sintomas menos comuns estão a inflamação da garganta, dores no peito, soluços, falta de ar e dificuldade em engolir.[15] Em cerca de metade dos casos os pacientes apresentam exantema maculopapular.[16]
O tempo médio entre o momento em que se contrai a infeção e a primeira manifestação de sintomas é de entre 8 a 10 dias, mas pode ocorrer entre 2 e 21 dias.[15] Os primeiros sintomas de DVE podem ser semelhantes aos de malária, dengue ou outras doenças tropicais, antes de a doença progredir para a fase hemorrágica.[14]
Fase hemorrágica[editar | editar código-fonte]
Todas as pessoas infetadas mostram sintomas do envolvimento do sistema circulatório, como coagulopatia.[16] Durante a fase hemorrágica, as primeiras hemorragias internas ou subcutâneas podem se manifestar através de olhos avermelhados ou pela presença de sangue no vómito.[14] Em cerca de 40-50% dos casos verificam-se relatos de hemorragias nas pregas da pele e das mucosas; por exemplo, no sistema digestivo, nariz, vagina e gengivas.[17] Entre os tipos de hemorragias associados à doença estão a presença de sangue no vómito, na tosse e nas fezes. As hemorragias intensas são raras e geralmente restritas ao sistema digestivo.[16][18] Geralmente, a evolução para sintomas hemorrágicos é um indicador do agravamento do prognóstico e a perda de sangue pode provocar a morte.[19]
Causas[editar | editar código-fonte]
A DVE é provocada por quatro das cinco espécies de vírus classificadas no género Ebolavirus, família Filoviridae, ordem Mononegavirales. Estas quatro espécies são o ébola-Zaire, ébola-Sudão, ébola-Bundibugyo e o ébola-Costa do Marfim. O quinto vírus, a espécie Reston, não aparenta provocar a doença em seres humanos. Durante um surto, as pessoas em maior risco são os profissionais de saúde e aqueles em contacto com os infetados.[20]
Transmissão[editar | editar código-fonte]

A transmissão entre seres humanos ocorre apenas através do contacto direto com sangue ou fluidos corporais de uma pessoa infetada, inclusive durante o embalsamamento de um cadáver, ou através do contacto com objetos contaminados pelo vírus, particularmente agulhas e seringas.[21] O ebolavírus pode também ser transmitido pela saliva, muco, vómito, fezes, suor, lágrimas, leite materno, urina e sémen. Entre as vias de entrada estão o nariz, a boca, olhos, feridas abertas, cortes ou abrasões na pele.[22] A transmissão de outros animais para o ser humano ocorre apenas através do contacto com, ou do consumo de, um animal infetado, como o morcego-da-fruta ou macaco. O potencial de disseminação de uma infeção de DVE em países com sistemas médicos eficazes, com medidas corretas de isolamento, é baixo, uma vez que a doença só é transmitida através do contacto com secreções de alguém que mostre sinais de infeção.[21]
A potencialidade que determinada pessoa apresenta para propagar a doença é geralmente limitada, uma vez que o indivíduo se encontra doente o suficiente para evitar viajar durante a fase infeciosa da doença. Uma vez que a possibilidade de transmissão por via aérea é geralmente excluída, a possibilidade de transmissão entre passageiros aéreos que não se sentem lado a lado é igualmente excluída.[23] Uma vez que os cadáveres continuam a ser contagiosos, alguns rituais de enterro tradicionais podem contribuir para propagar a doença. Acredita-se que cerca de dois terços dos casos de infeções na Guiné durante o surto de 2014 foram contraídos por contacto desprotegido ou mal protegido com cadáveres durante estes rituais.[24][25] Entre os sobreviventes, o sémen mantém-se contagioso durante até sete semanas.[1] Ainda não é suficientemente claro como ocorre o início de um surto. Acredita-se que a infeção inicial ocorra com a transmissão do ebolavírus para um ser humano, através do contacto com os fluidos corporais de um animal infetado.[26]
Os profissionais de saúde que não usem vestuário de proteção apropriado apresentam um risco acrescido de contrair a doença.[27] Verificou-se que no passado as transmissões em meio hospitalar em África se deveram à reutilização de agulhas e inexistência de medidas de precaução universais.[28]
A doença não é transmitida por via aérea de forma natural.[29] No entanto, pode ser transmitida através de gotículas inaláveis de 0,8–1,2 micrómetros produzidas em laboratório.[30] Devido a esta potencial via de transmissão, esses vírus são classificados como armas biológicas de categoria A.[31] Recentemente, observou-se que o vírus é capaz de ser transmitido sem contacto entre porcos e primatas não humanos.[32]
Os morcegos descartam fruta parcialmente ingerida, a qual é depois recolhida e comida por mamíferos terrestres como os gorilas. Esta cadeia de eventos constitui um possível meio de transmissão indireta entre o hospedeiro natural e as populações animais, pelo que a investigação se tem focado na saliva dos morcegos. Entre outros fatores, a produção de fruta e o comportamento animal variam consoante o local e a época, o que pode desencadear surtos ocasionais entre as populações animais quando se reúnem as condições propícias.[33]
Reservatórios naturais[editar | editar código-fonte]

Considera-se que sejam os morcegos o reservatório natural mais provável, tendo também sido consideradas as plantas, os artrópodes e as aves.[35] Sabe-se que a fábrica de algodão onde tiveram início os primeiros casos dos surtos de 1976 e 1979 era o habitat de vários morcegos, os quais também estão implicados nas infeções por vírus de Marburg em 1975 e 1980.[36] De 24 espécies de plantas e 19 espécies de vertebrados inoculadas de forma experimental com o vírus Ébola, só os morcegos é que foram infetados.[37] A ausência de sinais clínicos nestes morcegos é característica das espécies reservatório.[38] À data de 2005, tinham sido identificadas três espécies de morcegos-da-fruta em contacto com o vírus — Hypsignathus monstrosus, Epomops franqueti e Myonycteris torquata. Estas espécies são agora suspeitas de serem o hospedeiro reservatório do vírus do ébola.[39][40] Foram encontrados anticorpos contra o ébola-Zaire e os vírus Reston em morcegos no Bangladexe, identificando-se assim potenciais hospedeiros na Ásia.[41]
Entre as amostras de 30 000 mamíferos, aves, répteis, anfíbios e artrópodes recolhidas em regiões de surtos entre 1976 e 1998, não foi detectado qualquer ebolavírus para além de alguns vestígios genéticos em seis roedores (Mus setulosus e Praomys) e um musaranho (Sylvisorex ollula) recolhidos na República Centro-Africana.[36][42] Durante os surtos de 2001 e 2003 foram detectados vestígios de vírus de ébola nas carcaças de gorilas e chimpanzés, que mais tarde se tornaram a fonte de infeções em seres humanos. No entanto, a elevada mortalidade da infeção presente nestas espécies faz com que seja improvável que sejam o reservatório natural.[36]
Geralmente, a transmissão entre o reservatório natural e os seres humanos é rara, e em cada surto é possível identificar o caso de origem, no qual alguém manuseou carcaças de gorilas, chimpanzés ou Cephalophinae.[43] Os morcegos-da-fruta são também uma fonte alimentar em algumas regiões da África ocidental, onde são fumados, grelhados ou usados na preparação de sopa.[40][44]
Virologi[editar | editar código-fonte]

- Estrutura
O ebolavírus é um filovírus (o outro membro desta família é o vírus Marburg), com forma filamentosa, com 14 micrômetros de comprimento e 80 nanômetros de diâmetro. O seu genoma é de RNA fita simples de sentido negativo (é complementar à fita codificante). O genoma é protegido por capsídeo, é envelopado e codifica sete proteínas.[45]
Há três tipos: ébola–Zaire (EBO–Z), ébola–Sudão (EBO–S), com mortalidades de 83% e 54% respectivamente, e a estirpe ébola–Reston, que foi descoberta em 1989 em macacos Macaca fascicularis importados das Filipinas para os Estados Unidos, tendo infetado alguns tratadores por via respiratória.[45]
- Replicação
O período de incubação do vírus ébola dura de 5 a 7 dias se a transmissão for parenteral e de 6 a 12 dias se a transmissão for de pessoa a pessoa. O início dos sintomas é súbito com febre alta, calafrios, dor de cabeça, anorexia, náusea, dor abdominal, dor de garganta e prostração profunda. Em alguns casos, entre o quinto e o sétimo dia de doença, aparece exantema de tronco, anunciando manifestações hemorrágicas: conjuntivite hemorrágica, úlceras sangrentas em lábios e boca, sangramento gengival, hematemese (vômito com presença de sangue) e melena (hemorragia intestinal, em que as fezes apresentam sangue). Nas epidemias observadas, todos os casos com forma hemorrágica evoluíram para morte. Nos períodos epidêmicos e de surtos, a taxa de letalidade variou de 50 a 90%. Seu contágio pode ser por via respiratória ou contato com fluidos corporais de uma pessoa infectada.[45]
Fisiopatologia[editar | editar código-fonte]
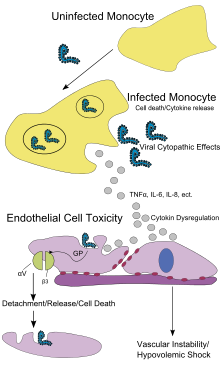
Os principais alvos da infeção são as células endoteliais, os fagócitos mononucleares e os hepatócitos. Após a infeção, é sintetizada uma glicoproteína segregada (sGP) denominada glicoproteína do vírus do ébola (GP). A replicação do vírus do ébola ultrapassa a própria síntese proteica das células infetadas e das defesas imunitárias do hospedeiro. A GP forma um complexo trimérico, o qual liga o vírus às células endoteliais que revestem a superfície interior dos vasos sanguíneos. A sGP forma um dímero proteico que interfere com a sinalização dos neutrófilos (um tipo de glóbulos brancos), o que permite ao vírus esquivar-se do sistema imunitário inibindo os primeiros passos da ativação dos neutrófilos. Estes glóbulos brancos também atuam como contentores para o transporte do vírus pelo corpo do hospedeiro, depositando-o nos gânglios linfáticos, fígado, pulmões e baço.[45]
A presença de partículas virais e de danos nas células resultantes da gemulação provocam a libertação de citocinas, as quais são as moléculas de sinalização para a febre e inflamação. O efeito citopático da infeção nas células endoteliais provoca a perda da integridade vascular. Esta perda é posteriormente agravada devido à síntese de GP, o que reduz as integrinas específicas responsáveis pela coesão celular na estrutura intercelular, e devido às lesões no fígado, que provocam coagulopatia.[46]
Diagnóstico[editar | editar código-fonte]
O historial médico da pessoa, em particular o historial recente de viagens, trabalho e exposição à vida selvagem, são critérios importantes para se suspeitar de um diagnóstico de DVE. O diagnóstico é confirmado através do isolamento do vírus, detectando o seu ARN ou proteínas, ou detectando no sangue da pessoa os anticorpos do vírus. Isolar o vírus é mais eficaz durante a fase inicial e após a morte, enquanto que a detecção dos anticorpos é eficaz em estágios avançados e nas pessoas em recuperação. O isolamento do vírus é realizado em cultura celular; o ARN viral é detectado através de reação em cadeia da polimerase (PCR) e as proteínas são detectadas através do teste ELISA.[47]
Durante um surto, geralmente não é praticável isolar o vírus. Assim, os métodos de diagnóstico mais comuns são a deteção de proteínas em tempo real (PCR e ELISA), os quais podem ser realizados no terreno ou em hospitais de campanha.[48] É possível observar e identificar os filoviriões em culturas celulares através do microscópio eletrónico devido à sua forma filamentosa característica, embora a microscopia electrónica não seja capaz de distinguir entre os vários filovírus.[49]
Classificação[editar | editar código-fonte]

Os géneros Ebolavirus e Marburgvirus foram inicialmente classificados como espécies do hoje em dia obsoleto género Filovirus. Em março de 1998, foi proposto no Comité Internacional de Taxonomia de Vírus alterar o género Filovirus para a família Filoviridae com dois géneros específicos: ebolavírus e marburgvírus, proposta implementada entre 2001 e 2002.[50]
As taxas de modificação genética do ébola são cerca de cem vezes mais lentas do que a gripe A em seres humanos, mas na mesma magnitude das da hepatite B. Isto levanta a hipótese de os ebolavírus e marburgvírus terem divergido há alguns milhares de anos.[51] No entanto, os fósseis genéticos dos filovírus encontrados em mamíferos indicam que a família em si remonta a, pelo menos, dezenas de milhões de anos.[52] Têm sido encontrados no genoma do hamster-chinês vírus fossilizados que são estreitamente relacionados com os ebolavírus.[53]
Diagnóstico diferencial[editar | editar código-fonte]
Os sintomas da febre hemorrágica ébola são semelhantes aos da doença de Marburg.[54] A doença pode também ser confundida com diversas doenças comuns na África equatorial, como outras febres hemorrágicas virais, malária, febre tifóide, disenteria bacteriana, doenças rickettsianas como o tifo epidémico, cólera, sepse gram-negativa ou doença de Lyme.
Prevenção[editar | editar código-fonte]

Alterações comportamentais[editar | editar código-fonte]
Os vírus Ébola são contagiosos, pelo que a prevenção envolve fundamentalmente precauções comportamentais, equipamento de proteção individual e desinfeção. As técnicas para evitar a infeção englobam evitar o contacto com sangue ou secreções corporais infetadas, incluindo as dos mortos.[26] Isto implica detectar e diagnosticar a doença durante a fase inicial e usar medidas de precaução universais para todos os pacientes.[55] Entre as medidas recomendadas durante o tratamento de pessoas suspeitas de estarem infetadas estão o uso de vestuário de proteção adequado, como máscaras, luvas, batas, óculos, esterilização e isolamento do equipamento.[26] A lavagem das mãos é igualmente importante, mas pode ser difícil em regiões onde a disponibilidade de água é escassa.[19]
Devido à inexistência de equipamento adequado e práticas de higiene, as epidemias em larga escala têm ocorrido principalmente em regiões isoladas e pobres, sem hospitais modernos ou equipas médicas com formação adequada. As autoridades têm também desencorajado alguns rituais fúnebres tradicionais, em particular os que envolvem o embalsamamento do corpo.[55] As tripulações de companhias aéreas que voam para estas regiões são geralmente treinadas para identificar o ébola e isolar pessoas que apresentem os sintomas da doença.[56]
Quarentena[editar | editar código-fonte]
A quarentena é geralmente eficaz na diminuição da velocidade de propagação.[57][58] As autoridades geralmente colocam de quarentena as áreas onde a doença ocorre ou as pessoas que possam estar infetadas.[59] O número reduzido de estradas ou meios de transporte pode ajudar a diminuir a velocidade de propagação em África. Durante o surto de 2014, a Libéria encerrou todas as escolas.[60]
Vacina[editar | editar código-fonte]
Não está atualmente disponível qualquer vacina para os seres humanos.[1][61][62] Os candidatos mais proeminentes são vacinas ADN[63] ou vacinas derivadas de adenovírus,[64] vírus da estomatite vesicular (VSIV)[65][66][67] ou de partículas semelhantes a vírus (VLP).[68] As vacinas ADN, de adenovírus e VSIV passaram à fase de ensaio clínico.[69][70][71][72] As vacinas têm-se mostrado eficazes na proteção de primatas não humanos. A imunização demora seis meses, o que não permite que as vacinas sejam usadas como medida de controlo de epidemias.[64]
Tratamento[editar | editar código-fonte]
Indicado[editar | editar código-fonte]

Não existe atualmente qualquer tratamento aprovado para o vírus ébola.[62] O tratamento é fundamentalmente de natureza paliativa.[73] Entre as medidas estão a gestão da dor e medicamentos para o enjoo, febre e ansiedade, assim como a administração de líquidos por via oral ou intravenosa.[73] Podem também ser administrados derivados do sangue, como hemácias, plaquetas ou plasma.[73] Têm também sido tentados outros reguladores da coagulação, como a heparina, para impedir a coagulação intravascular disseminada e factores de coagulação, de modo a diminuir a hemorragia.[73] Têm sido muitas vezes usados medicamentos para a malária e infeções bacterianas, uma vez que na fase inicial o diagnóstico geralmente não é conclusivo.[73] O tratamento durante a fase inicial da doença pode aumentar as hipóteses de sobrevivência.[74]
Experimental[editar | editar código-fonte]
Estão atualmente a ser estudados diversos tratamentos experimentais.[75] Nos Estados Unidos e durante o surto de 2014, a Food and Drug Administration permitiu que dois fármacos, o ZMapp e um RNA interferente denominado TKM-Ebola, fossem usados em pessoas infetadas com o ébola mediante condições muito restritas.[76][77] Estão também a ser realizados testes com animais com um fármaco experimental denominado BCX4430, com o intuito de vir a ser uma possível terapia em seres humanos.[78]
Em 2015, duas vacinas experimentais, uma da GlaxoSmithKline e outra da NewLink Genetics Corporation, num estudo clínico que está sendo realizado na Libéria, "parecem ser seguras". As duas vacinas estão sendo testadas para verificar a segurança e eficácia em mais de 600 voluntários na Libéria. Com base nos resultados encorajadores, o estudo avança para a próxima fase de testes. Os voluntários serão acompanhados por pelo menos um ano para determinar quanto tempo a resposta imunológica perdura.[79]
Prognóstico[editar | editar código-fonte]
A doença apresenta uma taxa de mortalidade elevada, frequentemente entre 50 e 90%.[1][80] No caso de uma pessoa infetada sobreviver, a recuperação é geralmente rápida e completa. No entanto, nos casos de maior duração ocorrem muitas vezes complicações com problemas a longo prazo, como inflamação dos testículos, dores nas articulações, dores musculares, esfoliação da pele ou perda de cabelo. Têm também sido observados sintomas oculares, como sensibilidade à luz, epífora, uveíte, corioretinite ou cegueira. Os vírus de ébola são capazes de persistir no sémen de alguns sobreviventes até sete semanas, o que possibilita o contágio através de relações sexuais.[1]
Epidemiologia[editar | editar código-fonte]

A doença geralmente ocorre em surtos em regiões tropicais da África subsariana.[1] De 1976, quando foi identificado pela primeira vez, até 2013, a Organização Mundial de Saúde relatou 1 716 casos confirmados.[1][7] O maior surto já registrado é da África Ocidental em 2014, que está afetando Guiné, Serra Leoa, Libéria e Nigéria.[9][81] Em 13 de agosto, 2 127 casos tinham sido identificados, com 1 145 mortes confirmadas.[81]
1976[editar | editar código-fonte]
O primeiro caso identificado de ébola foi registrado em 26 de agosto de 1976, em Yambuku, uma pequena vila rural no distrito de Mongala, no norte da República Democrática do Congo (então conhecida como Zaire).[82]
O paciente zero foi o diretor da escola da vila, Mabalo Lokela, que visitou uma área perto da fronteira com a República Centro-Africana, ao longo do rio Ebola, entre 12 e 22 agosto. Em 8 de setembro ele morreu por conta do que viria a ser conhecido como o vírus Ébola, do gênero Ebolavirus.[83]
Posteriormente, foram relatados vários outros casos, quase todos centrados no hospital de Yambuku.[83] 318 casos e 280 mortes (taxa de mortalidade de 88%) ocorreram no Zaire.[84]
O surto de ébola foi contido com a ajuda da Organização Mundial da Saúde (OMS) e com o transporte da força aérea congolesa, colocando em quarentena moradores, esterilizando equipamentos médicos e fornecendo roupas de proteção.[85]
O vírus responsável pelo surto inicial, que primeiro acreditou-se ser o vírus de Marburg, mais tarde foi identificado como um novo tipo de vírus relacionado ao Marburg e nomeado por conta do rio Ebola, nas proximidades.[85]
Outro ebolavirus, a espécie de vírus Sudão, também foi identificado no mesmo ano, quando um surto ocorrido no Sudão afetou 284 pessoas e matou 151.[85]
1995-2013[editar | editar código-fonte]

O segundo grande surto ocorreu em 1995, na República Democrática do Congo, afetando 315 e matando 254. O próximo grande surto ocorreu em Uganda em 2000, afetando 425 e matando 224; neste caso, o vírus do tipo Sudão foi a espécie de ebolavirus responsável pelo surto.[86] Em 2003, houve um surto na República do Congo que afetou 143 e matou 128, uma taxa de mortalidade de 90%, a mais alta até o momento.[87]
Em agosto de 2007, 103 pessoas foram infectadas por uma suspeita de surto de febre hemorrágica, na aldeia de Kampungu, na República Democrática do Congo. O surto começou após os funerais de dois chefes de aldeia e 217 pessoas em quatro aldeias adoeceram.[86][88][89] O surto de 2007 acabou afetando 264 pessoas e resultou na morte de 187.[1]
Em 30 de novembro de 2007, o Ministério da Saúde de Uganda confirmou um surto de ébola no distrito de Bundibugyo, no oeste do país. Após a confirmação de amostras testadas pelo Centro de Controle e Prevenção de Doenças, a OMS confirmou a presença de uma nova espécie de ebolavirus, que ficou com o nome provisório de Bundibugyo.[90] A OMS relatou 149 casos desta nova versão do vírus e 37 que resultaram em mortes.[1]
A OMS confirmou dois pequenos surtos em Uganda em 2012. O primeiro surto afetou 7 pessoas e resultou na morte de quatro e o segundo afetou 24, resultando na morte de 17. A variante Sudão foi responsável por ambos os surtos.[1]
Em 17 de agosto de 2012, o Ministério da Saúde da República Democrática do Congo relatou um surto da variante Bundibugyo[91] na região leste.[92][93] Além de sua descoberta, em 2007, esta foi a única vez que esta variante foi identificada como sendo o responsável por um surto. A OMS revelou que o vírus havia adoecido 57 pessoas e tirado a vida de 29. A causa provável do surto foi caça de animais selvagens por moradores locais em torno das cidades de Isiro e Viadana.[1][94]
Surto de 2014[editar | editar código-fonte]
Em março de 2014, a Organização Mundial de Saúde (OMS) informou um grande surto de ébola na Guiné, um país da África Ocidental; é o maior já registrado e o primeiro registrado na região.[95] Os pesquisadores rastrearam a eclosão do surto a uma criança de dois anos que morreu no dia 6 de dezembro de 2013.[96]

Em 8 de agosto de 2014, a OMS declarou a epidemia uma emergência de saúde pública internacional. Instando o mundo a oferecer ajuda às regiões afetadas, o diretor-geral disse que "os países afetados até o momento simplesmente não têm a capacidade de gerenciar um surto desta dimensão e complexidade por conta própria. Exorto a comunidade internacional a prestar este apoio com base mais urgente possível."[97] Em meados de agosto de 2014, a organização Médicos Sem Fronteiras denunciou a situação na capital da Libéria, Monróvia, como "catastrófica" e que "deteriorava a cada dia". Eles relatam que os temores de ébola entre os membros das equipes médicas e os pacientes fechou grande parte do sistema de saúde da cidade, o que deixou muitas pessoas sem tratamento para outras doenças.[98] No final de agosto de 2014, a doença se espalhou para a Nigéria.[99][100]
Em 6 de setembro de 2014, 4 293 casos suspeitos, incluindo 2 296 mortes, haviam sido notificados; no entanto, a Organização Mundial de Saúde disse que esses números podiam ser muito subestimados.[101] Além disso, o surto resultou em mais de 120 mortes de trabalhadores de saúde, em parte devido à falta de equipamentos e longas horas de exposição.[102] Em 8 de setembro de 2014, a OMS alertou que o número de novos casos na Libéria estava aumentando exponencialmente e aumentaria em "muitos milhares" nas três semanas seguintes.[103]
Além do custo humano, o surto tem corroído severamente as economias dos países afetados. Em agosto de 2014, tentativas de conter o surto foram decretadas, como a colocação de tropas em estradas para isolar as áreas infectadas e impedir aqueles que podem estar infectados de sair e espalhar ainda mais a propagação do vírus.[104] Em setembro, com o fechamento das fronteiras, o cancelamento de voos das companhias aéreas, a evacuação de trabalhadores estrangeiros e um colapso do comércio transfronteiriço, os déficits nacionais da Guiné, Serra Leoa e Libéria foram ampliando-se até o ponto que o Fundo Monetário Internacional (FMI) cogitou expandir o seu apoio financeiro aos três países. A OMS, a Médicos Sem Fronteiras e os profissionais de saúde das Nações Unidas criticaram as restrições de viagem, dizendo que não se justificavam e potencialmente podiam agravar a crise na região.[105][106] Um relatório do Financial Times sugeriu que o impacto econômico do surto poderia matar mais pessoas do que o próprio vírus.
Surto de 2018 na Província do Equador[editar | editar código-fonte]
Em 14 de maio de 2018, a OMS confirmou que a República Democrática do Congo tinha reportado 39 casos suspeitos, prováveis ou confirmados de Ébola entre 4 de abril e 13 de maio do mesmo ano, incluindo 19 mortes.[107] Cerca de 393 pessoas suspeitas de terem contactado com a doença estavam a ser seguidas. O surto centrou-se na província do Equador,[107] incluindo a cidade de Mbandaka. O ministério da saúde congolês aprovou o uso de uma vacina experimental.[108][109][110] Em 13 de maio de 2018, o diretor-geral da OMS, Tedros Adhanom Ghebreyesus, visitou Bikoro.[111] O controlo e as medidas de contenção foram atrasadas pela imprecisão dos mapas da região.[112] O surto de 2018 na RDC foi declarado como terminado em 24 de julho de 2018.[113]
Surto de 2018–20 em Kivu[editar | editar código-fonte]
Em 1 de agosto de 2018 foi declarado um surto de ébola na província de Kivu do Norte da República Democrática do Congo. Foi o 10º surto de ébola a ser declarado e o primeiro localizado numa zona de conflito militar, com milhares de refugiados na região.[114][115] Em novembro do mesmo ano tinham já morrido da doença cerca de 200 congoleses, cerca de metade dos quais na cidade de Beni, onde ocorriam confrontos entre grupos armados pelo domínio da extração mineira que impediram a prestação de assistência médica.[116]
Em março de 2019 este surto tornou-se o segundo maior surto de ébola alguma vez registado, com mais de 1 000 casos. A insegurança continuava a ser o principal impedimento a uma resposta adequada.[117][118] À data de 4 de junho de 2019, a OMS tinha registado 2 025 casos confirmados e prováveis e 1 357 mortes.[119] Em junho de 2019, duas pessoas morreram de ébola no vizinho Uganda.[120]
Em julho de 2019, um homem infetado tinha viajado para Goma, onde viviam mais de dois milhões de pessoas.[121] Uma semana mais tarde, em 17 de julho de 2019, a OMS declarou o surto uma emergência de saúde pública internacional, a quinta vez que tal declaração foi feita pela organização.[122] Um porta-voz do governo afirmou que cerca de metade dos casos de ébola permaneciam por identificar, acrescentando que o surto poderia prolongar-se por mais até três anos.[123]
Surto de 2021 na Guiné[editar | editar código-fonte]
Em fevereiro de 2021, o Dr. Sakoba Keita, chefe da agência nacional de saúde da Guiné, confirmou que 3 pessoas morreram de ébola na região sudeste, perto da cidade de Nzérékoré. Outras 5 pessoas também tiveram resultado positivo. O Dr. Keita também confirmou que mais testes estavam em andamento, e as tentativas de rastrear e isolar outros casos começaram.[124] Em 14 de fevereiro, o governo guineense declarou uma epidemia de ébola.[125] Uma pessoa que sobreviveu ao grande surto de ébola na África Ocidental entre 2014 e 2016 pode ter abrigado o vírus por cinco anos antes que passasse para outra pessoa e desencadeasse o atual surto na Guiné.[126]
Investigação[editar | editar código-fonte]
Medicamentos[editar | editar código-fonte]

Em agosto de 2014, não estavam aprovados quaisquer fármacos para o tratamento ou prevenção do ébola e as autoridades de saúde aconselhavam as pessoas a prestar atenção a produtos fraudulentos.[127] A falta de disponibilidade de tratamentos experimentais nas regiões mais afetadas durante o surto de 2014 desencadeou alguma controvérsia, levando a que alguns sectores exigissem que houvesse maior disponibilidade de tratamentos experimentais em África por razões humanitárias, enquanto outros alegavam que tornar disponíveis fármacos experimentais sem eficácia demonstrada não seria ético, sobretudo tendo em consideração que no passado esta região já foi alvo de tratamentos experimentais de farmacêuticas.[128][129] Em 12 de agosto de 2014, a OMS divulgou uma nota em que afirmava que o uso de tratamentos cuja eficácia ainda não está demonstrada é ético em determinadas situações, num esforço para tratar ou prevenir a doença.[130]
O ZMapp é um fármaco experimental à base de três anticorpos monoclonais. Apesar da pouca disponibilidade, tem sido usado no tratamento de um número reduzido de pessoas infetadas com o vírus ébola. Embora algumas destas pessoas tenham recuperado, os resultados não são considerados significativos em termos estatísticos.[131] No entanto, o ZMapp demonstrou ter elevada eficácia em ensaios clínicos com macacos Rhesus.[132]
O Favipiravir, um antiviral aprovado no Japão para armazenamento de prevenção para pandemias de gripe, aparenta ter alguma eficácia em modelos de ratos de ébola.[14][133] Os recetores de estrogénio usados no tratamento de infertilidade e cancro da mama (clomifeno e toremifeno) inibem a progressão do vírus de ébola em ratos infetados.[134] 90% dos ratos tratados com clomifeno e 50% dos ratos tratados com toremifeno sobreviveram aos ensaios.[134] Um estudo de 2014 verificou que a amiodarona, um bloqueador dos canais de iões usado no tratamento de arritmias cardíacas, bloqueia in vitro a entrada do vírus de ébola nas células.[135]
Existem outros tratamentos promissores baseados na tecnologia antissenso. Tanto os SiRNA como os oligómeros de morfolino (PMO) que têm como alvo uma proteína do ebolavírus Zaire podem prevenir a doença em primatas não humanos.[136][137] Um destes fármacos encontra-se atualmente em ensaios clínicos.[138] O TKM-Ebola é um composto de ARN, à data de setembro de 2014 em ensaios clínicos em seres humanos.[76][139]
Vacina[editar | editar código-fonte]
Não está atualmente disponível qualquer vacina para seres humanos.[1][127][140] Os candidatos mais prováveis são as vacinas de ADN[63] ou vacinas derivadas de adenovírus,[64] do vírus da estomatite vesicular[65][66][67] ou de partículas de filovírus,[68] uma vez que estes candidatos são capazes de proteger primatas não humanos da indução de doenças de ébola. Tanto as vacinas de ADN como vacinas de adenovírus ou de vírus de estomatite entraram em ensaios clínicos.[69][70][71][141]
As vacinas têm demonstrado proteger primatas não humanos. A imunização leva aproximadamente seis meses, o que impede o seu uso como medida de controlo de surtos. No intuito de procurar uma vacina que se tornasse eficaz mais rapidamente, em 2003 foi ensaiada em macacos uma vacina que usava um vetor adenoviral com a proteína ébola. Após 28 dias, os animais foram testados com o vírus e demonstraram resistência.[64] Em 2005, uma vacina com base num vetor atenuado de vírus da estomatite vesicular recombinante que transportava a glicoproteína de ébola ou do vírus de Marburg demonstrou proteger primatas não humanos,[142] abrindo as portas para ensaios em seres humanos.[69] Em outubro do mesmo ano finalizou-se o primeiro ensaio em seres humanos, decorrido ao longo de três meses em que se induziu uma resposta imune. Os indivíduos foram examinados ao longo de um ano e, em 2006, iniciou-se um estudo para testar uma vacina de rápida ação e em toma única, completado em 2008.[70] O próximo passo será testar a vacina numa estirpe de ébola mais semelhante àquela que infeta os seres humanos.[143] Em dezembro de 2001 foi anunciado o desenvolvimento bem sucedido de uma vacina contra o ébola em ratos. Ao contrário dos seus antecessores, podia ser congelada e armazenada durante longos períodos de tempo de prevenção para um novo surto.[144] Em 2009, foi usada uma vacina experimental desenvolvida no Laboratório Nacional do Canadá para tratar um cientista alemão que podia ter sido infetado durante um acidente num laboratório.[145] No entanto, não foi possível demonstrar inequivocamente que a infeção por ébola tenha ocorrido.[146] De forma experimental, tem sido usado com algum sucesso um vírus da estomatite vesicular recombinante em modelos de primatas não humanos, enquanto profilaxia pós-exposição.[147][148] Em setembro de 2014 tiveram início diversos ensaios clínicos de uma vacina experimental conhecida como "vacina NIAID/GSK", desenvolvida em conjunto pela GlaxoSmithKline e pelo National Institutes of Health. É baseada num adenovírus modificado de chimpanzé e, caso os ensaios sejam bem sucedidos, estão a ser preparadas 10 000 doses da vacina para serem rapidamente aplicadas na África Ocidental.[149][150]
Transfusão de sangue[editar | editar código-fonte]
O soro de sobreviventes da infeção está atualmente a ser estudado enquanto possibilidade de tratamento eficaz.[140] Durante uma reunião agendada pela OMS, esta investigação foi vista como prioritária.[140] Sete de oito pessoas infetadas com ébola sobreviveram após terem recebido uma transfusão de sangue doada por indivíduos que já tinham sobrevivido à infeção no surto de 1999 na República Democrática do Congo.[73][151] No entanto, este tratamento só foi iniciado numa fase avançada da doença, o que significa que os indivíduos já poderiam estar a recuperar por si próprios, tendo também recebido tratamento de maior qualidade em relação ao que é comum,[73] pelo que o potencial tratamento é ainda controverso.[152] A administração de imunoglobulina por via intravenosa aparenta oferecer alguma proteção em primatas não humanos expostos a grandes quantidades de ébola.[153]
História[editar | editar código-fonte]
África[editar | editar código-fonte]
O vírus ébola foi isolado pela primeira vez em 1976, durante a epidemia de febre hemorrágica de ébola na República Democrática do Congo (então Zaire)[154] e Sudão do Sul.[155] O nome da doença se origina a partir do primeiro surto registrado em 1976, em Yambuku, na República Democrática do Congo, que fica às margens do rio Ebola.[154]
A Organização Mundial da Saúde (OMS) declarou em 17 de julho de 2019 que o surto de ébola na República Democrática do Congo (RDC), que surgiu em agosto de 2018, é uma emergência internacional.[156]
Filipinas e Estados Unidos[editar | editar código-fonte]
No final de 1989, a Unidade de Quarentena da Hazelton Research Products em Reston, Virgínia, sofreu um surto misterioso de uma doença fatal (inicialmente diagnosticada como" febre hemorrágica do vírus símio") entre um carregamento de macacos da espécia Macaca fascicularis, importados das Filipinas. O patologista veterinário do Hazelton enviou amostras de tecidos dos animais mortos para o Instituto Médico de Doenças Infecciosas do Exército dos Estados Unidos, em Fort Detrick, Maryland, onde um teste de laboratório conhecido como um ensaio ELISA mostrou anticorpos contra o vírus ébola.[157] Um microscopista de elétrons da instituição descobriu um filovírus com aparência similar à do ébola nas amostras de tecido enviadas de Reston."[158]
Pouco depois, uma equipe do Exército dos Estados Unidos entrou em ação para sacrificar os macacos que ainda não tinham morrido, trazendo esses macacos e aqueles que já tinham morrido por conta da doença para Fort Detrick para estudos dos patologistas, veterinários e virologistas do exército, em condições de segurança.[157]
Amostras de sangue foram retiradas de 178 tratadores de animais durante o incidente.[159] Destes, seis tratadores de animais seroconverteram. No entanto, quando os tratadores acabaram por não ficarem doentes, o CDC concluiu que o vírus tinha uma patogenicidade muito baixa para os seres humanos.[160]
As Filipinas e os Estados Unidos nunca tinham registrado casos anteriores de infecção por ébola, e sobre um maior isolamento, os pesquisadores concluíram que era outra cepa do vírus ébola, ou um novo filovirus de origem asiática, a que deram o nome "Vírus ébola de Reston", por conta do local do incidente.[157]
Outros animais[editar | editar código-fonte]
Animais selvagens[editar | editar código-fonte]
Pensa-se que os surtos de ébola entre as populações humanas sejam o resultado do manuseamento de carcaças de animais selvagens infetados. Parte da investigação sugere que um surto em animais selvagens usados para consumo alimentar possam espoletar também um surto em seres humanos. Desde 2003, estes surtos têm sido monitorizados através da vigilância das populações animais, com o intuito de prever e prevenir surtos de ébola humanos.[161]
As carcaças de gorilas que têm sido recuperadas contêm diversas estirpes de ébola, o que sugere múltiplas introduções do vírus. Os corpos decompõem-se rapidamente e as carcaças deixam de ser infeciosas após três ou quatro dias. O contacto entre grupos de gorilas é raro, o que sugere que a transmissão entre grupos de gorilas é pouco provável e que os surtos resultam da transmissão entre o reservatório natural e as populações animais.[162]
O ébola apresenta uma elevada taxa de mortalidade entre os primatas.[163] Por exemplo, é provável que os surtos frequentes de ébola tenham provocado a morte a mais de 5 000 gorilas[164] e tenham sido responsáveis por um declínio observável de 88% entre as populações de chimpanzés no Santuário de Lossi entre 2002 e 2003.[162] A transmissão entre chimpanzés através do consumo de carne constitui um fator de risco significativo, enquanto que o contacto entre indivíduos, por exemplo através do toque, não o é.[165]
Animais domésticos[editar | editar código-fonte]
O ebolavírus Reston (REBOV) pode ser transmitido para porcos.[166] Este vírus foi descoberto em 1989 durante um surto do que na época se pensou ser um surto de febre hemorrágica símia (SHFV) entre Macaca fascicularis importados das Filipinas,[59] e no qual o vírus infetou porcos.[167] Apesar da sua classificação como organismo de biossegurança de nível 4 e da sua aparente patogenicidade entre macacos, o REBOV não provocou a doença entre os trabalhadores dos laboratórios.[168] Em 2012, demonstrou-se que o vírus pode ser transmitido entre porcos e primatas não humanos sem qualquer contacto, embora o mesmo estudo não tenha demonstrado que possa ocorrer essa forma de transmissão entre primatas.[166] De acordo com a OMS, a limpeza e desinfeção de rotina em quintas de porcos com hipoclorito de sódio, ou outros detergentes, deve ser eficaz na inativação do ebolavírus Reston. Caso se suspeite de um surto, toda a área deve ser posta imediatamente de quarentena.[85] Embora os porcos infetados com REBOV tenham tendência a exibir sintomas da doença, tem-se verificado que os cães podem ser infetados com EBOV e manter-se assintomáticos. Nalgumas partes de África, os cães são necrófagos, ingerindo ocasionalmente animais infetados e corpos humanos.[169]
Ver também[editar | editar código-fonte]
Notas
Referências
- ↑ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah «Ebola virus disease Fact sheet Nº103». Organização Mundial de Saúde. Setembro de 2014. Consultado em 16 de outubro de 2014
- ↑ a b Ruzek, Daniel (2014). Viral hemorrhagic fevers. Boca Raton: CRC Press, Taylor & Francis Group. p. 444. ISBN 9781439884294
- ↑ a b Infopédia, Enciclopédia de língua portuguesa da Porto Editora. «Febre hemorrágica Ébola». Consultado em 16 de outubro de 2014. Arquivado do original em 22 de outubro de 2014
- ↑ Protocolos de cuidados frente a doenças decorrentes de bioterrorismo. Revista Latino-Americana de Enfermagem, vol. 11, nº 4. Ribeirão Preto, julho/agosto de 2003. ISSN 0104-1169.
- ↑ «2014 Ebola Virus Disease (EVD) outbreak in West Africa». WHO. 21 de abril de 2014. Consultado em 3 de agosto de 2014
- ↑ «Guidance for Safe Handling of Human Remains of Ebola Patients in U. S. Hospitals and Mortuaries». Consultado em 10 de outubro de 2014
- ↑ a b «Ebola Viral Disease Outbreak — West Africa, 2014». CDC. 27 de junho de 2014. Consultado em 26 de junho de 2014
- ↑ «CDC urges all US residents to avoid nonessential travel to Liberia, Guinea and Sierra Leone because of an unprecedented outbreak of Ebola.». CDC. 31 de julho de 2014. Consultado em 2 de agosto de 2014
- ↑ a b «Outbreak of Ebola in Guinea, Liberia and Sierra Leone». CDC. 4 de agosto de 2014. Consultado em 5 de agosto de 2014
- ↑ Scientists find cure for Ebola: Horse antibodies publicado por Mumbai Mirror (2017)
- ↑ Successful post-exposure prophylaxis of Ebola infected non-human primates using Ebola glycoprotein-specific equine IgG por Oleg V. Pyankov publicado em Scientific Reports 7, Número do artigo: 41537 (2017)- doi:10.1038/srep41537
- ↑ Ebola treatment developed from horse antibodies publicado pela "University of Queensland" (2017)
- ↑ Centers for Disease Control and Prevention (28 de janeiro de 2014). «Ebola Hemorrhagic Fever»
- ↑ a b c d Gatherer D (2014). «The 2014 Ebola virus disease outbreak in West Africa». J. Gen. Virol. 95 (Pt 8): 1619–1624. PMID 24795448. doi:10.1099/vir.0.067199-0
- ↑ a b c CDC (28 de janeiro de 2014). «Ebola Hemorrhagic Fever Signs and Symptoms». Consultado em 2 de agosto de 2014
- ↑ a b c Hoenen T, Groseth A, Falzarano D, Feldmann H (Maio de 2006). «Ebola virus: unravelling pathogenesis to combat a deadly disease». Trends in Molecular Medicine. 12 (5): 206–215. PMID 16616875. doi:10.1016/j.molmed.2006.03.006
- ↑ Medscape. «Ebola Virus, Clinical Presentation». Consultado em 30 de julho de 2012
- ↑ Fisher-Hoch SP, Platt GS, Neild GH, Southee T, Baskerville A, Raymond RT, Lloyd G, Simpson DI (1985). «Pathophysiology of shock and hemorrhage in a fulminating viral infection (Ebola)». J. Infect. Dis. 152 (5): 887–894. PMID 4045253. doi:10.1093/infdis/152.5.887
- ↑ a b Gatherer, D (Agosto de 2014). «The 2014 Ebola virus disease outbreak in West Africa.». The Journal of general virology. 95 (Pt 8): 1619-1624. PMID 24795448
- ↑ «Ebola Hemorrhagic Fever Risk of Exposure». CDC. 1 de agosto de 2014. Consultado em 2 de agosto de 2014
- ↑ a b «CDC Telebriefing on Ebola outbreak in West Africa». CDC. 28 de julho de 2014. Consultado em 3 de agosto de 2014
- ↑ CDC (setembro de 2014). «Q&A on Transmission, Ebola». Consultado em 3 de outubro de 2014
- ↑ «WHO: Air travel is low-risk for Ebola transmission». WHO. 14 de agosto de 2014. Consultado em 8 de setembro de 2014
- ↑ Chan, M (20 de agosto de 2014). «Ebola Virus Disease in West Africa - No Early End to the Outbreak.». The New England journal of medicine. PMID 25140856
- ↑ «Sierra Leone: a traditional healer and a funeral». OMS. Consultado em 6 de outubro de 2014
- ↑ a b c «Ebola Hemorrhagic Fever Prevention». CDC. 31 de julho de 2014. Consultado em 2 de agosto de 2014
- ↑ Mayo Clinic. «Ebola virus and Marburg virus: Causes»
- ↑ Lashley, Felissa R.; Durham,Jerry D. (2007). Emerging infectious diseases trends and issues 2ª ed. Nova Iorque: Springer. p. 141. ISBN 9780826103505
- ↑ «2014 Ebola Virus Disease (EVD) outbreak in West Africa». WHO. 21 de abril de 2014. Consultado em 3 de agosto de 2014
- ↑ Johnson E, Jaax N, White J, Jahrling P (Agosto de 1995). «Lethal experimental infections of rhesus monkeys by aerosolized Ebola virus». International journal of experimental pathology. 76 (4): 227–236. ISSN 0959-9673. PMC 1997182
 . PMID 7547435
. PMID 7547435
- ↑ Leffel EK, Reed DS (2004). «Marburg and Ebola viruses as aerosol threats». Biosecurity and bioterrorism : biodefense strategy, practice, and science. 2 (3): 186–191. ISSN 1538-7135. PMID 15588056. doi:10.1089/bsp.2004.2.186
- ↑ Weingartl HM, Embury-Hyatt C, Nfon C, Leung A, Smith G, Kobinger G (2012). «Transmission of Ebola virus from pigs to non-human primates». Sci Rep. 2: 811. PMC 3498927
 . PMID 23155478. doi:10.1038/srep00811
. PMID 23155478. doi:10.1038/srep00811
- ↑ Gonzalez JP, Pourrut X, Leroy E (2007). «Ebolavirus and other filoviruses». Current topics in microbiology and immunology. Current Topics in Microbiology and Immunology. 315: 363–387. ISBN 978-3-540-70961-9. PMID 17848072. doi:10.1007/978-3-540-70962-6_15
- ↑ The Independent. «African monkey meat that could be behind the next HIV»
- ↑ BBC News (11 de dezembro de 2005). «Fruit bats may carry Ebola virus». Consultado em 25 de fevereiro de 2008
- ↑ a b c Pourrut X, Kumulungui B, Wittmann T, Moussavou G, Délicat A, Yaba P, Nkoghe D, Gonzalez JP, Leroy EM (2005). «The natural history of Ebola virus in Africa». Microbes and infection / Institut Pasteur. 7 (7–8): 1005–1014. PMID 16002313. doi:10.1016/j.micinf.2005.04.006
- ↑ Swanepoel R, Leman PA, Burt FJ, Zachariades NA, Braack LE, Ksiazek TG, Rollin PE, Zaki SR, Peters CJ (Outubro de 1996). «Experimental inoculation of plants and animals with Ebola virus». Emerging Infectious Diseases. 2 (4): 321–325. ISSN 1080-6040. PMC 2639914
 . PMID 8969248. doi:10.3201/eid0204.960407
. PMID 8969248. doi:10.3201/eid0204.960407
- ↑ Leroy EM, Kumulungui B, Pourrut X, Rouquet P, Hassanin A, Yaba P, Délicat A, Paweska JT, Gonzalez JP, Swanepoel R (2005). «Fruit bats as reservoirs of Ebola virus». Nature. 438 (7068): 575–576. Bibcode:2005Natur.438..575L. PMID 16319873. doi:10.1038/438575a
- ↑ Pourrut X, Délicat A, Rollin PE, Ksiazek TG, Gonzalez JP, Leroy EM (2007). «Spatial and temporal patterns of Zaire ebolavirus antibody prevalence in the possible reservoir bat species». The Journal of infectious diseases. Suppl 2 (s2): S176–S183. PMID 17940947. doi:10.1086/520541
- ↑ a b Starkey, Jerome (5 de abril de 2014). «90 killed as fruit bats spread Ebola virus across West Africa». Consultado em 5 de abril de 2014
- ↑ Olival KJ, Islam A, Yu M, Anthony SJ, Epstein JH, Khan SA, Khan SU, Crameri G, Wang LF, Lipkin WI, Luby SP, Daszak P (2013). «Ebola virus antibodies in fruit bats, bangladesh». Emerging Infect. Dis. 19 (2): 270–3. PMC 3559038
 . PMID 23343532. doi:10.3201/eid1902.120524
. PMID 23343532. doi:10.3201/eid1902.120524
- ↑ Morvan JM, Deubel V, Gounon P, Nakouné E, Barrière P, Murri S, Perpète O, Selekon B, Coudrier D, Gautier-Hion A, Colyn M, Volehkov V (1999). «Identification of Ebola virus sequences present as RNA or DNA in organs of terrestrial small mammals of the Central African Republic». Microbes and Infection. 1: 1193–1201. PMID 10580275. doi:10.1016/S1286-4579(99)00242-7
- ↑ Peterson AT, Bauer JT, Mills JN (2004). «Ecologic and Geographic Distribution of Filovirus Disease». Emerging Infectious Diseases. 10 (1): 40–47. PMC 3322747
 . PMID 15078595. doi:10.3201/eid1001.030125
. PMID 15078595. doi:10.3201/eid1001.030125
- ↑ BBC News. «Guinea Ebola outbreak: Bat-eating banned to curb virus». Consultado em 4 de agosto de 2014
- ↑ a b c d Smith, Tara (2005). Ebola (Deadly Diseases and Epidemics). [S.l.]: Chelsea House Publications. ISBN 0-7910-8505-8
- ↑ Sullivan N, Yang ZY, Nabel GJ (2003). «Ebola Virus Pathogenesis: Implications for Vaccines and Therapies» (PDF). Journal of Virology. 77 (18): 9733–9737. PMC 224575
 . PMID 12941881. doi:10.1128/JVI.77.18.9733-9737.2003
. PMID 12941881. doi:10.1128/JVI.77.18.9733-9737.2003
- ↑ Centers for Disease Control (28 de janeiro de 2014). «Ebola Hemorrhagic Fever Diagnosis». Consultado em 3 de agosto de 2014
- ↑ Grolla A, Lucht A, Dick D, Strong JE, Feldmann H (2005). «Laboratory diagnosis of Ebola and Marburg hemorrhagic fever». Bull Soc Pathol Exot. 98 (3): 205–9. PMID 16267962
- ↑ Geisbert TW, Jahrling PB (1995). «Differentiation of filoviruses by electron microscopy». Virus research. 39 (2–3): 129–150. PMID 8837880. doi:10.1016/0168-1702(95)00080-1
- ↑ Büchen-Osmond, Cornelia (25 de abril de 2006). «ICTVdB Virus Description – 01.025.0.02. Ebolavirus». International Committee on Taxonomy of Viruses. Consultado em 2 de junho de 2009
- ↑ Suzuki Y, Gojobori T (1997). «The origin and evolution of Ebola and Marburg viruses». Molecular Biology and Evolution. 14 (8): 800–6. PMID 9254917. doi:10.1093/oxfordjournals.molbev.a025820
- ↑ Taylor DJ, Leach RW, Bruenn J (2010). «Filoviruses are ancient and integrated into mammalian genomes». BMC Evolutionary Biology. 10. 193 páginas. PMC 2906475
 . PMID 20569424. doi:10.1186/1471-2148-10-193
. PMID 20569424. doi:10.1186/1471-2148-10-193
- ↑ Taylor DJ, Dittmar K, Ballinger MJ, Bruenn JA (2011). «Evolutionary maintenance of filovirus-like genes in bat genomes». BMC Evolutionary Biology. 11. 336 páginas. PMC 3229293
 . PMID 22093762. doi:10.1186/1471-2148-11-336
. PMID 22093762. doi:10.1186/1471-2148-11-336
- ↑ Longo, DL; Kasper, DL; Jameson, JL; Fauci, AS; Hauser, SL; Loscalzo, J, eds. (2012). «Chapter 197». Harrison's Principles of Internal Medicine 18th ed. [S.l.]: McGraw-Hill. ISBN 0-07-174889-X
- ↑ a b Centers for Disease Control and Prevention e Organização Mundial de Saúde (1998). Infection Control for Viral Haemorrhagic Fevers in the African Health Care Setting (PDF). Atlanta: Centers for Disease Control and Prevention
- ↑ «Ebola Virus: Symptoms, Treatment, and Prevention». Consultado em 4 de agosto de 2014
- ↑ Sompayrac, Lauren (2002). How pathogenic viruses work 3ª ed. Boston: Jones and Bartlett Publishers. p. 87. ISBN 9780763720827
- ↑ Alazard-Dany,N; Ottmann Terrangle, M; Volchkov, V (Abril de 2006). «Ebola and Marburg viruses: the humans strike back». Medecine sciences : M/S. 22 (4): 405-10. PMID 16597410
- ↑ a b Special Pathogens Branch CDC (14 de janeiro de 2008). «Known Cases and Outbreaks of Ebola Hemorrhagic Fever». Center for Disease Control and Prevention. Consultado em 2 de agosto de 2008. Arquivado do original em 4 de outubro de 2008
- ↑ Reuters (30 de julho de 2014). «Liberia shuts schools, considers quarantine to curb Ebola». Consultado em 3 de agosto de 2014
- ↑ Hoenen T, Groseth A, Feldmann H (Julho de 2012). «Current ebola vaccines». Expert Opinion on Biological Therapy. 12 (7): 859–72. PMC 3422127
 . PMID 22559078. doi:10.1517/14712598.2012.685152
. PMID 22559078. doi:10.1517/14712598.2012.685152
- ↑ a b Choi JH, Croyle MA (Dezembro de 2013). «Emerging targets and novel approaches to Ebola virus prophylaxis and treatment». BioDrugs. 27 (6): 565–83. PMID 23813435. doi:10.1007/s40259-013-0046-1
- ↑ a b Xu L, Sanchez A, Yang Z, Zaki SR, Nabel EG, Nichol ST, Nabel GJ (1998). «Immunization for Ebola virus infection». Nature Medicine. 4 (1): 37–42. PMID 9427604. doi:10.1038/nm0198-037
- ↑ a b c d Sullivan NJ, Geisbert TW, Geisbert JB, Xu L, Yang ZY, Roederer M, Koup RA, Jahrling PB, Nabel GJ (2003). «Accelerated vaccination for Ebola virus haemorrhagic fever in non-human primates». Nature. 424 (6949): 681–684. PMID 12904795. doi:10.1038/nature01876
- ↑ a b Geisbert TW, Daddario-Dicaprio KM, Geisbert JB, Reed DS, Feldmann F, Grolla A, Ströher U, Fritz EA, Hensley LE, Jones SM, Feldmann H (2008). «Vesicular stomatitis virus-based vaccines protect nonhuman primates against aerosol challenge with Ebola and Marburg viruses». Vaccine. 26 (52): 6894–6900. PMC 3398796
 . PMID 18930776. doi:10.1016/j.vaccine.2008.09.082
. PMID 18930776. doi:10.1016/j.vaccine.2008.09.082
- ↑ a b Geisbert TW, Daddario-Dicaprio KM, Lewis MG, Geisbert JB, Grolla A, Leung A, Paragas J, Matthias L, Smith MA, Jones SM, Hensley LE, Feldmann H, Jahrling PB (2008). «Vesicular Stomatitis Virus-Based Ebola Vaccine is Well-Tolerated and Protects Immunocompromised Nonhuman Primates». PLoS Pathogens. 4 (11): e1000225. PMC 2582959
 . PMID 19043556. doi:10.1371/journal.ppat.1000225
. PMID 19043556. doi:10.1371/journal.ppat.1000225
- ↑ a b Geisbert TW, Geisbert JB, Leung A, Daddario-DiCaprio KM, Hensley LE, Grolla A, Feldmann H (2009). «Single-Injection Vaccine Protects Nonhuman Primates against Infection with Marburg Virus and Three Species of Ebola Virus». Journal of Virology. 83 (14): 7296–7304. PMC 2704787
 . PMID 19386702. doi:10.1128/JVI.00561-09
. PMID 19386702. doi:10.1128/JVI.00561-09
- ↑ a b Warfield KL, Swenson DL, Olinger GG, Kalina WV, Aman MJ, Bavari S (2007). «Ebola Virus-Like Particle–Based Vaccine Protects Nonhuman Primates against Lethal Ebola Virus Challenge». The Journal of Infectious Diseases. 196: S430–S437. PMID 17940980. doi:10.1086/520583
- ↑ a b c Oplinger, Anne A. (18 de novembro de 2003). NIAID Ebola vaccine enters human trial. [S.l.]: Bio-Medicine
- ↑ a b c «Ebola/Marburg Vaccine Development». National Institute of Allergy and Infectious Diseases. 15 de setembro de 2008. Consultado em 26 de setembro de 2014. Arquivado do original em 6 de março de 2010
- ↑ a b Martin JE, Sullivan NJ, Enama ME, Gordon IJ, Roederer M, Koup RA, Bailer RT, Chakrabarti BK, Bailey MA, Gomez PL, Andrews CA, Moodie Z, Gu L, Stein JA, Nabel GJ, Graham BS (2006). «A DNA Vaccine for Ebola Virus is Safe and Immunogenic in a Phase I Clinical Trial». Clinical and Vaccine Immunology. 13 (11): 1267–1277. PMC 1656552
 . PMID 16988008. doi:10.1128/CVI.00162-06
. PMID 16988008. doi:10.1128/CVI.00162-06
- ↑ Bush, L (2005). «Crucell and NIH sign Ebola vaccine manufacturing contract». Pharmaceutical Technology. 29: 28
- ↑ a b c d e f g Clark DV, Jahrling PB, Lawler JV (2012). «Clinical management of filovirus-infected patients». Viruses. 4 (9): 1668–86. PMC 3499825
 . PMID 23170178. doi:10.3390/v4091668
. PMID 23170178. doi:10.3390/v4091668
- ↑ «Sierra Leone Is Epicenter of Ebola as Guinea Clinic Shut». 8 de junho de 2014. Consultado em 30 de julho de 2014
- ↑ Briggs H. «BBC News - Ebola: Experimental drugs and vaccines». BBC News. Consultado em 8 de agosto de 2014
- ↑ a b Pollack, Andrew (7 de agosto de 2014). «Second Drug Is Allowed for Treatment of Ebola». The New York Times. Consultado em 8 de agosto de 2014
- ↑ Gaffney A (7 de agosto de 2014). «Regulatory Explainer: What You Need to Know About the Regulation of Ebola Treatments». Regulatory Affairs Professionals Society (RAPS)
- ↑ «Forbes - BioCryst to Launch NHP Ebola Drug Safety, Efficacy Studies 'Within Weeks'». Consultado em 23 de setembro de 2014
- ↑ Ebola Vaccines Pass Initial Safety Tests pela REUTERS em 26-mar-2015 publicado pelo NY Times
- ↑ Alan J. Magill, G. Thomas Strickland, James H. Maguire, Edward T Ryan, Tom Solomon, eds. (2013). Hunter's tropical medicine and emerging infectious disease 9th ed. London, New York: Elsevier. pp. 170–172. OCLC 822525408
- ↑ a b «CDC urges all US residents to avoid nonessential travel to Liberia, Guinea and Sierra Leone because of an unprecedented outbreak of Ebola.». CDC. 31 de julho de 2014. Consultado em 2 de agosto de 2014
- ↑ Hewlett, Barry; Hewlett, Bonnie (2007). Ebola, Culture and Politics: The Anthropology of an Emerging Disease. [S.l.]: Cengage Learning. p. 103. Consultado em 31 de julho de 2014
- ↑ a b «Ebola haemorrhagic fever in Zaire, 1976» (PDF). Bull. World Health Organ. 56 (2): 271–93. 1978. PMC 2395567
 . PMID 307456. Consultado em 26 de setembro de 2014. Arquivado do original (PDF) em 8 de agosto de 2014
. PMID 307456. Consultado em 26 de setembro de 2014. Arquivado do original (PDF) em 8 de agosto de 2014
- ↑ King JW (2 de abril de 2008). «Ebola Virus». eMedicine. WebMd. Consultado em 6 de outubro de 2008
- ↑ a b c d «Ebola virus disease». Media centre. Organização Mundial de Saúde. Abril de 2014. Consultado em 18 de agosto de 2014
- ↑ a b «Mystery DR Congo fever kills 100». BBC News. 31 de agosto de 2007. Consultado em 25 de fevereiro de 2008
- ↑ Formenty P, Libama F, Epelboin A, Allarangar Y, Leroy E, Moudzeo H, Tarangonia P, Molamou A, Lenzi M, Ait-Ikhlef K, Hewlett B, Roth C, Grein T (2003). «[Outbreak of Ebola hemorrhagic fever in the Republic of the Congo, 2003: a new strategy?]». Med Trop (Mars) (em francês). 63 (3): 291–5. PMID 14579469
- ↑ «Ebola Outbreak Confirmed in Congo». NewScientist.com. 11 de setembro de 2007. Consultado em 25 de fevereiro de 2008
- ↑ Ebola outbreak in Congo. [S.l.]: CDC news. 12 de setembro de 2007. Consultado em 31 de maio de 2009
- ↑ «Uganda: Deadly Ebola Outbreak Confirmed – UN». UN News Service. 30 de novembro de 2007. Consultado em 25 de fevereiro de 2008
- ↑ «DRC Confirms Ebola Outbreak». Voanews.com. Consultado em 13 de abril de 2013
- ↑ «WHO | Ebola outbreak in Democratic Republic of Congo». Who.int. 17 de agosto de 2012. Consultado em 15 de abril de 2013
- ↑ «WHO | Ebola outbreak in Democratic Republic of Congo – update». Who.int. 21 de agosto de 2012. Consultado em 15 de abril de 2013
- ↑ Castillo M (2012). «Ebola virus claims 31 lives in Democratic Republic of the Congo». Estados Unidos: CBS News. Consultado em 14 de setembro de 2012
- ↑ «Guidelines for Evaluation of US Patients Suspected of Having Ebola Virus Disease». CDC. 1 de agosto de 2014. Consultado em 5 de agosto de 2014. Arquivado do original em 8 de agosto de 2014
- ↑ Grady, Denise; Sheri Fink (9 de agosto de 2014). «Tracing Ebola's Breakout to an African 2-Year-Old». The New York Times. ISSN 0362-4331. Consultado em 10 de agosto de 2014
- ↑ «WHO raises global alarm over Ebola outbreak». CBS. Consultado em 2 de agosto de 2014
- ↑ «In Liberia's Ebola-Stricken Villages, Residents Face 'Stark' Choices». n Liberia's Ebola-Stricken Villages, Residents Face 'Stark' Choices. Common Dreams. 18 de agosto de 2014. Consultado em 20 de agosto de 2014
- ↑ «Disease outbreak news – Ebola virus disease, West Africa – update 28 August 2014». Epidemic & Pandemic Alert and Response (EPR) – Outbreak News. WHO. Consultado em 28 de agosto de 2014
- ↑ «Ebola virus disease update, West Africa – update 28 August 2014». Epidemic & Pandemic Alert and Response (EPR) – Outbreak News. WHO. Consultado em 28 de agosto de 2014
- ↑ WHO: EBOLA RESPONSE ROADMAP UPDATE-8 September 2014, WHO
- ↑ «Unprecedented number of medical staff infected with Ebola». WHO. 25 de agosto de 2014. Consultado em 29 de agosto de 2014
- ↑ «Many thousands of new Ebola cases expected in Liberia, says WHO». Liberia News.Net. 8 de setembro de 2014. Consultado em 9 de setembro de 2014
- ↑ «Using a Tactic Unseen in a Century, Countries Cordon Off Ebola-Racked Areas». New York Times. Consultado em 13 de agosto de 2014
- ↑ McCauley, Lauren (3 de setembro de 2014). «As Ebola Outbreak Surges, Health Officials Slam International 'Coalition of Inaction'». As Ebola Outbreak Surges, Health Officials Slam International 'Coalition of Inaction'. Common Dreams. Consultado em 7 de setembro de 2014
- ↑ «Ebola: the failures of the international outbreak response». Médecins Sans Frontières. 29 de agosto de 2014. Consultado em 7 de setembro de 2014
- ↑ a b «WHO says 19 dead, 39 infected so far in Congo Ebola outbreak». MSN. Consultado em 14 de maio de 2018
- ↑ «WHO planning for 'worst case scenario' over DRC Ebola outbreak». Al Jazeera. Consultado em 14 de maio de 2018
- ↑ «19 dead in latest Congo Ebola outbreak: WHO». Consultado em 14 de maio de 2018
- ↑ Editorial R (14 de maio de 2018). «UPDATE 1-WHO gets approval to use Ebola vaccine in Democratic…». Reuters. Consultado em 5 de agosto de 2018
- ↑ «WHO Director General visits Ebola-affected areas in DR Congo». World Health Organization (WHO). Consultado em 14 de maio de 2018
- ↑ Yong E (21 de maio de 2018). «Most Maps of the New Ebola Outbreak Are Wrong: Villages, and sometimes whole regions of the Congo, are misplaced—but the ministry of health and a team of cartographers are racing to get better data». The Atlantic
- ↑ Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nomeWHO2018DRCOver - ↑ «Ebola In A Conflict Zone». National Public Radio (NPR). Consultado em 5 de agosto de 2018
- ↑ Specia M (2 de agosto de 2018). «The Latest Ebola Outbreak Is Centered in a War Zone». The New York Times. Consultado em 5 de agosto de 2018
- ↑ «DRC: Ebola Outbreak Worst in Country's History, Kills Almost 200». Democracy Now. 13 de novembro de 2018. Consultado em 14 de novembro de 2018
- ↑ «Ebola outbreak in eastern Democratic Republic of Congo tops 1,000 cases» (Nota de imprensa). Centers for Disease Control and Prevention (CDC). 29 de março de 2019. Consultado em 12 de maio de 2019
- ↑ «Ebola virus disease – Democratic Republic of the Congo». World Health Organization (WHO). Consultado em 12 de maio de 2019
- ↑ «Ebola virus disease – Democratic Republic of the Congo - Disease outbreak news: Update 6 June 2019». World Health Organization (WHO). 6 de junho de 2019. Consultado em 7 de junho de 2019. Cópia arquivada em 7 de junho de 2019
- ↑ «Ebola outbreak: Grandmother dies in Uganda». BBC News Online. 13 de junho de 2019. Consultado em 15 de junho de 2019
- ↑ Larson K (15 de julho de 2019). «Congo tracing contacts of first Ebola case in eastern city». AP News. Consultado em 17 de julho de 2019
- ↑ Cheng M, Keaten J (17 de julho de 2019). «Ebola outbreak in Congo declared a global health emergency». AP News. Consultado em 17 de julho de 2019
- ↑ «Half of Ebola cases in DR Congo 'unidentified'». BBC News Online. 2 de agosto de 2019. Consultado em 3 de agosto de 2019
- ↑ «Guinea declares Ebola epidemic: First deaths since 2016». BBC News (em inglês). 14 de fevereiro de 2021. Consultado em 16 de março de 2021
- ↑ «Guinea declares Ebola epidemic after three deaths». www.aljazeera.com (em inglês). Consultado em 16 de março de 2021
- ↑ March 2021, Yasemin Saplakoglu-Staff Writer 16. «Ebola may have lingered in a survivor for 5 years before sparking new outbreak». livescience.com (em inglês). Consultado em 16 de março de 2021
- ↑ a b «FDA warns consumers about fraudulent Ebola treatment products». Consultado em 20 de agosto de 2014
- ↑ «Three leading Ebola experts call for release of experimental drug». Los Angeles Times. 6 de agosto de 2014
- ↑ «In Ebola Outbreak, Who Should Get Experimental Drug?». The New York Times. 8 de agosto de 2014
- ↑ «Ethical considerations for use of unregistered interventions for Ebola virus disease (EVD)». WHO. Consultado em 20 de agosto de 2014
- ↑ «How Will We Know If The Ebola Drugs Worked?». Forbes. Consultado em 10 de setembro de 2014
- ↑ «ZMapp drug fully protects monkeys against Ebola virus». Science News. Consultado em 10 de setembro de 2014
- ↑ Oestereich L, Lüdtke A, Wurr S, Rieger T, Muñoz-Fontela C, Günther S (2014). «Successful treatment of advanced Ebola virus infection with T-705 (favipiravir) in a small animal model». Antiviral Res. 105: 17–21. PMID 24583123. doi:10.1016/j.antiviral.2014.02.014
- ↑ a b Johansen LM, Brannan JM, Delos SE, Shoemaker CJ, Stossel A, Lear C, Hoffstrom BG, Dewald LE, Schornberg KL, Scully C, Lehár J, Hensley LE, White JM, Olinger GG (2013). «FDA-approved selective estrogen receptor modulators inhibit Ebola virus infection». Sci Transl Med. 5 (190): 190ra79. PMC 3955358
 . PMID 23785035. doi:10.1126/scitranslmed.3005471. Resumo divulgativo – Healthline Networks, Inc.
. PMID 23785035. doi:10.1126/scitranslmed.3005471. Resumo divulgativo – Healthline Networks, Inc.
- ↑ Gehring G, Rohrmann K, Atenchong N, Mittler E, Becker S, Dahlmann F, Pöhlmann S, Vondran FW, David S, Manns MP, Ciesek S, von Hahn T (2014). «The clinically approved drugs amiodarone, dronedarone and verapamil inhibit filovirus cell entry». J. Antimicrob. Chemother. 69 (8): 2123–31. PMID 24710028. doi:10.1093/jac/dku091
- ↑ Geisbert TW, Lee AC, Robbins M, Geisbert JB, Honko AN, Sood V, Johnson JC, de Jong S, Tavakoli I, Judge A, Hensley LE, Maclachlan I (2010). «Postexposure protection of non-human primates against a lethal Ebola virus challenge with RNA interference: A proof-of-concept study». The Lancet. 375 (9729): 1896–1905. PMID 20511019. doi:10.1016/S0140-6736(10)60357-1
- ↑ Warren TK, Warfield KL, Wells J, Swenson DL, Donner KS, Van Tongeren SA, Garza NL, Dong L, Mourich DV, Crumley S, Nichols DK, Iversen PL, Bavari S (2010). «Advanced antisense therapies for postexposure protection against lethal filovirus infections». Nature Medicine. 16 (9): 991–994. PMID 20729866. doi:10.1038/nm.2202
- ↑ Heald AE, Iversen PL, Saoud JB, Sazani P, Charleston JS, Axtelle T, Wong M, Smith WB, Vutikullird A, Kaye E (2014). «Safety and Pharmacokinetic Profiles of Phosphorodiamidate Morpholino Oligomers with Activity against Ebola Virus and Marburg Virus: Results of Two Single Ascending Dose Studies». Antimicrobial Agents and Chemotherapy. PMID 25155593. doi:10.1128/AAC.03442-14
- ↑ Helen Branswell (3 de agosto de 2014). «Nancy Writebol, U.S. missionary, didn't get TKM-Ebola drug, Tekmira says». The Canadian Press
- ↑ a b c «Statement on the WHO Consultation on potential Ebola therapies and vaccines». WHO. 5 de setembro de 2014. Consultado em 17 de setembro de 2014
- ↑ Bush, L (2005). «Crucell and NIH sign Ebola vaccine manufacturing contract». Pharmaceutical Technology. 29: 28
- ↑ Jones SM, Feldmann H, Ströher U, Geisbert JB, Fernando L, Grolla A, Klenk HD, Sullivan NJ, Volchkov VE, Fritz EA, Daddario KM, Hensley LE, Jahrling PB, Geisbert TW (2005). «Live attenuated recombinant vaccine protects nonhuman primates against Ebola and Marburg viruses». Nature Medicine. 11 (7): 786–790. PMID 15937495. doi:10.1038/nm1258
- ↑ «Viral Hemorrhagic Fever». Infectious Disease Emergencies. San Francisco Department of Public Health. Ribavirin Therapy. Consultado em 24 de setembro de 2014. Arquivado do original em 24 de setembro de 2015
- ↑ Phoolcharoen W, Dye JM, Kilbourne J, Piensook K, Pratt WD, Arntzen CJ, Chen Q, Mason HS, Herbst-Kralovetz MM (2011). «A nonreplicating subunit vaccine protects mice against lethal Ebola virus challenge». Proc. Natl. Acad. Sci. U.S.A. 108 (51): 20695–700. Bibcode:2011PNAS..10820695P. PMC 3251076
 . PMID 22143779. doi:10.1073/pnas.1117715108. Resumo divulgativo – BBC News
. PMID 22143779. doi:10.1073/pnas.1117715108. Resumo divulgativo – BBC News
- ↑ «Canadian-made Ebola vaccine used after German lab accident». CBCNews. Canadian Broadcasting Corporation. Canadian Press. 20 de março de 2009. Consultado em 2 de agosto de 2014
- ↑ Tuffs A (2009). «Experimental vaccine may have saved Hamburg scientist from Ebola fever». BMJ. 338: b1223. PMID 19307268. doi:10.1136/bmj.b1223
- ↑ Feldmann H, Jones SM, Daddario-DiCaprio KM, Geisbert JB, Ströher U, Grolla A, Bray M, Fritz EA, Fernando L, Feldmann F, Hensley LE, Geisbert TW (2007). «Effective Post-Exposure Treatment of Ebola Infection». PLoS Pathogens. 3 (1): e2. PMC 1779298
 . PMID 17238284. doi:10.1371/journal.ppat.0030002
. PMID 17238284. doi:10.1371/journal.ppat.0030002
- ↑ Geisbert TW, Daddario-DiCaprio KM, Williams KJ, Geisbert JB, Leung A, Feldmann F, Hensley LE, Feldmann H, Jones SM (2008). «Recombinant Vesicular Stomatitis Virus Vector Mediates Postexposure Protection against Sudan Ebola Hemorrhagic Fever in Nonhuman Primates». Journal of Virology. 82 (11): 5664–5668. PMC 2395203
 . PMID 18385248. doi:10.1128/JVI.00456-08
. PMID 18385248. doi:10.1128/JVI.00456-08
- ↑ «First British volunteer injected with trial Ebola vaccine in Oxford». Guardian. Consultado em 17 de setembro de 2014
- ↑ «An Ebola vaccine was given to 10 volunteers, and there are 'no red flags' yet». Washington Post. Consultado em 17 de setembro de 2014
- ↑ Mupapa, K.; M. Massamba, K. Kibadi, K. Kuvula, A. Bwaka, M. Kipasa, R. Colebunders and J. J. Muyembe-Tamfum on behalf of the International Scientific and Technical Committee. (fevereiro de 1999). «Treatment of Ebola hemorrhagic fever with blood transfusions from convalescent patients». J Infect Dis. 179 Suppl 1 (1999 Feb): S18-23. PMID 9988160. doi:10.1086/514298. Consultado em 18 de setembro de 2014. Arquivado do original em 14 de setembro de 2014
- ↑ Feldmann H, Geisbert TW (2011). «Ebola haemorrhagic fever». The Lancet. 377 (9768): 849–862. PMID 21084112. doi:10.1016/S0140-6736(10)60667-8
- ↑ Saphire EO (2013). «An update on the use of antibodies against the filoviruses». Immunotherapy. 5 (11): 1221–33. PMID 24188676. doi:10.2217/imt.13.124
- ↑ a b Brown R (17 de julho de 2014). «The virus detective who discovered Ebola in 1976». News Magazine. BBC News
- ↑ Bennett D, Brown D (maio de 1995). «Ebola virus». BMJ (Clinical research ed.). 310 (6991): 1344–1345. PMC 2549737
 . PMID 7787519. doi:10.1136/bmj.310.6991.1344
. PMID 7787519. doi:10.1136/bmj.310.6991.1344
- ↑ WadmanJul. 17, Meredith; 2019; Pm, 6:25 (17 de julho de 2019). «World Health Organization declares Ebola outbreak an international emergency». Science | AAAS (em inglês). Consultado em 18 de julho de 2019
- ↑ a b c Preston, Richard (1994). The Hot Zone. New York: Random House. 300 páginas. ISBN 978-0679437840
- ↑ McCormick & Fisher-Hoch 1999, pp. 277–279
- ↑ Waterman, Tara (1999). Ebola Reston Outbreaks. [S.l.]: Universidade de Stanford. Consultado em 2 de agosto de 2008
- ↑ McCormick & Fisher-Hoch 1999, pp. 298–299
- ↑ Rouquet P, Froment JM, Bermejo M, Kilbourn A, Karesh W, Reed P, Kumulungui B, Yaba P, Délicat A, Rollin PE, Leroy EM (fevereiro de 2005). «Wild animal mortality monitoring and human Ebola outbreaks, Gabon and Republic of Congo, 2001–2003» (Free full text). Emerging Infectious Diseases. 11 (2): 283–290. ISSN 1080-6040. PMC 3320460
 . PMID 15752448. doi:10.3201/eid1102.040533
. PMID 15752448. doi:10.3201/eid1102.040533
- ↑ a b Leroy EM, Rouquet P, Formenty P, Souquière S, Kilbourne A, Froment JM, Bermejo M, Smit S, Karesh W, Swanepoel R, Zaki SR, Rollin PE (2004). «Multiple Ebola virus transmission events and rapid decline of central African wildlife». Science. 303 (5656): 387–390. Bibcode:2004Sci...303..387L. PMID 14726594. doi:10.1126/science.1092528
- ↑ Choi JH, Croyle MA (2013). «Emerging targets and novel approaches to Ebola virus prophylaxis and treatment». BioDrugs. 27 (6): 565–83. PMID 23813435. doi:10.1007/s40259-013-0046-1
- ↑ Ebola 'kills over 5,000 gorillas'. [S.l.]: BBC. 8 de dezembro de 2006. Consultado em 31 de maio de 2009
- ↑ Formenty P, Boesch C, Wyers M, Steiner C, Donati F, Dind F, Walker F, Le Guenno B (1999). «Ebola virus outbreak among wild chimpanzees living in a rain forest of Côte d'Ivoire». The Journal of infectious diseases. 179. Suppl 1 (s1): S120–S126. PMID 9988175. doi:10.1086/514296
- ↑ a b Weingartl HM, Nfon C, Kobinger G (2013). «Review of Ebola virus infections in domestic animals». Dev Biol (Basel). 135: 211–8. PMID 23689899. doi:10.1159/000178495
- ↑ McNeil Jr, Donald G. (24 de janeiro de 2009). «Pig-to-Human Ebola Case Suspected in Philippines». New York Times. Consultado em 26 de janeiro de 2009
- ↑ McCormick & Fisher-Hoch 1999, p. 300
- ↑ Allela L, Boury O, Pouillot R, Délicat A, Yaba P, Kumulungui B, Rouquet P, Gonzalez JP, Leroy EM (2005). «Ebola virus antibody prevalence in dogs and human risk». Emerging Infect. Dis. 11 (3): 385–90. PMC 3298261
 . PMID 15757552. doi:10.3201/eid1103.040981
. PMID 15757552. doi:10.3201/eid1103.040981
Bibliografia[editar | editar código-fonte]
- Klenk, Hans-Dieter (janeiro de 1999). Marburg and Ebola Viruses (Current Topics in Microbiology and Immunology). Berlin: Springer-Verlag Telos. ISBN 978-3-540-64729-4
- Klenk, Hans-Dieter; Feldmann, Heinz (2004). Ebola and Marburg viruses: molecular and cellular biology (Limited preview). Wymondham, Norfolk, UK: Horizon Bioscience. ISBN 978-0-9545232-3-7
- Kuhn, Jens H. (2008). Filoviruses: A Compendium of 40 Years of Epidemiological, Clinical, and Laboratory Studies. Archives of Virology Supplement, vol. 20 (Limited preview). Vienna: SpringerWienNewYork. ISBN 978-3-211-20670-6
- McCormick, Joseph; Fisher-Hoch, Susan (junho de 1999) [1996]. Level 4: Virus Hunters of the CDC (Limited preview). Horvitz, Leslie Alan Updated [3rd] ed. [S.l.]: Barnes & Noble. ISBN 978-0-7607-1208-5
- Pattyn, S. R. (1978). Ebola Virus Haemorrhagic Fever 1st ed. Amsterdam: Elsevier/North-Holland Biomedical Press. ISBN 0-444-80060-3. Consultado em 16 de outubro de 2014. Arquivado do original (Full free text) em 11 de dezembro de 2010
- Ryabchikova, Elena I.; Price, Barbara B. (2004). Ebola and Marburg Viruses: A View of Infection Using Electron Microscopy. Columbus, Ohio: Battelle Press. ISBN 978-1-57477-131-2
Ligações externas[editar | editar código-fonte]
- CDC: Ebola hemorrhagic fever – Centers for Disease Control and Prevention, Special Pathogens Branch
- WHO: Ebola haemorrhagic fever – Organização Mundial da Saúde, Alerta Global
- Google Map para Epidemias de Ebola
- Recomendações da OMS para controle da epidemia
- Procura de artigos científicos sobre o ebola.
- Vírus Ebola se adaptou para melhor infectar células humanas na epidemia de 2013-16.


